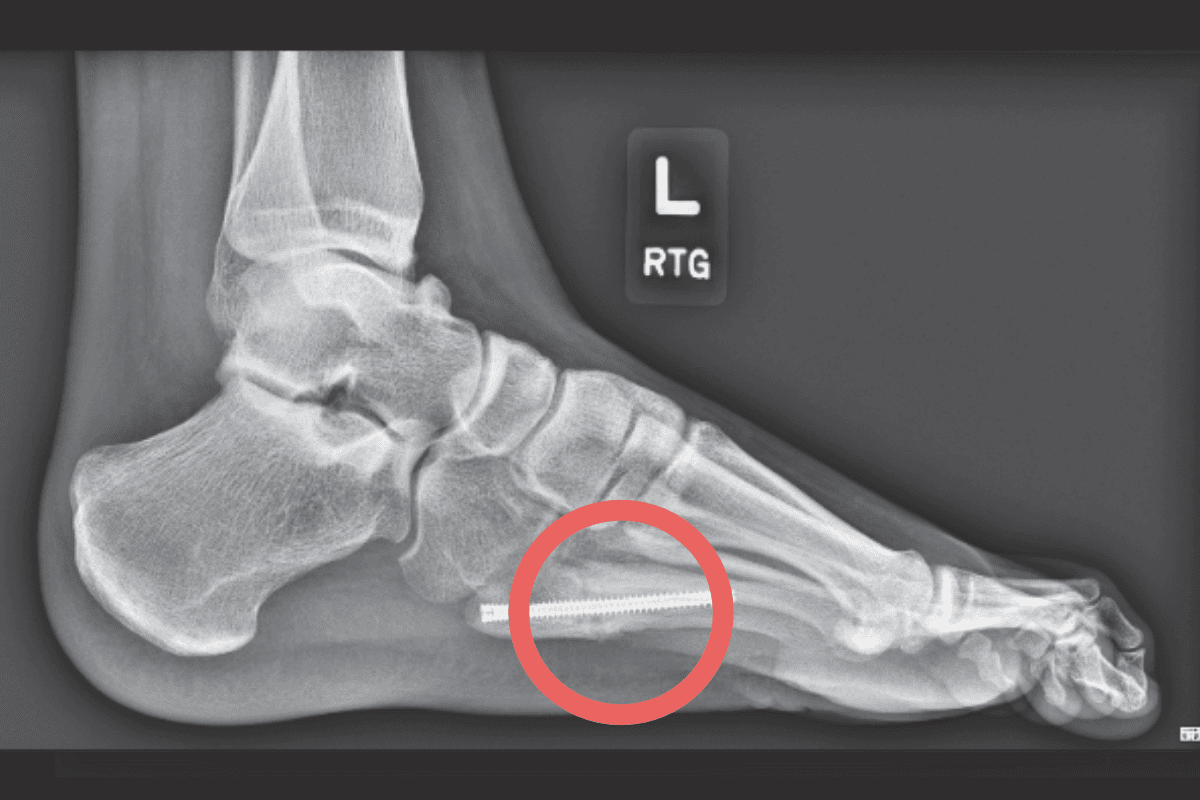
(Kod ICD-10: M84.36)
Wprowadzenie:
Złamania zmęczeniowe (stresowe, marszowe, przeciążeniowe) to uraz kostny powstający w wyniku kumulacji mikrourazów, które przekraczają zdolność tkanki kostnej do regeneracji. Dochodzi do nich w warunkach przewlekłego przeciążenia, najczęściej u osób aktywnych fizycznie lub z zaburzeniami metabolizmu kostnego.
Złamanie rozwija się stopniowo i niepostrzeżenie – początkowo objawia się bólem wyłącznie podczas aktywności fizycznej. Zignorowany lub nieprawidłowo leczony uraz może przekształcić się w bardzo rzadkich przypadkach w pełne złamanie z przemieszczeniem, skutkujące trwałym ograniczeniem sprawności.
Złamania zmęczeniowe stopy występują często u sportowców wyczynowych (biegaczy, triathlonistów, zawodników gier zespołowych – szczególnie pod koniec sezonu). Wczesna diagnoza i odpowiednie leczenie są warunkiem skutecznego leczenia i powrotu do aktywności.
Etiologia
(Przyczyny i czynniki ryzyka)
Czynniki mechaniczne:
- nieprawidłowa biomechanika stopy – płaskostopie, stopy wydrążone , szpotawość pięty/tyłostopia, nieprawidłowy wzorzec chodu/biegu i wiele innych;
- zbyt intensywny trening lub gwałtowne zwiększenie obciążeń bez odpowiedniej adaptacji/przygotowania;
- niewystarczająca regeneracja między jednostkami treningowymi;
- obuwie niedostosowane do rodzaju aktywności i podłoża (np. brak odpowiedniej amortyzacji).
Czynniki metaboliczne i hormonalne:
- niedobór witaminy D3 i wapnia;
- restrykcyjne diety, szybka redukcja masy ciała;
- osteopenia, osteoporoza;
- zaburzenia hormonalne (np. hipogonadyzm, zaburzenia miesiączkowania u kobiet).
Patogeneza
(Opis procesów biologicznych prowadzących do schorzenia)
Mechanizm powstawania złamania zmęczeniowego stopy polega na wystąpieniu wielokrotnych mikrourazów kostnych prowadzących do mikropęknięć struktury wewnętrznej kości, gdy ich częstotliwość przekracza możliwości organizmu do samoistnej odbudowy kostnej i regeneracji. Pękanie kolejnych beleczek kostnych powoduje stan zapalny, miejscowy obrzęk i podrażnienie okostnej oraz czasem ból. Dochodzi do kumulacji i przekroczenia punktu krytycznego – w efekcie do przejścia mikropęknięć w złamanie.
Obraz kliniczny
(Szczegółowy opis objawów i ich dynamiki)
Objawy złamania zmęczeniowego stopy obejmują:
- ból (zazwyczaj dobrze zlokalizowany) w obrębie stopy, nasilający się podczas obciążania – biegu, marszu, skoków;
- ból narastający stopniowo – początkowo tylko w czasie aktywności, później także w spoczynku;
- obrzęk, tkliwość uciskowa nad przeciążoną kością;
- niekiedy obecne miejscowe ucieplenie (obecne w badaniu fizykalnym);
- krwiaki – objaw rzadki.
Typy i odmiany
Złamanie zmęczeniowe stopy dotyczą określonych kości i okolic. Są to najczęściej:
- złamanie marszowe II–III kości śródstopia – klasyczne i typowe u biegaczy, osób uprawiających trekking, żołnierzy, tancerzy;
- złamanie zmęczeniowe V kości śródstopia – charakterystyczne dla sportów dynamicznych z nagłym obciążeniem bocznej części stopy (często mylone ze złamaniem Jonesa lub złamaniem typu „Dancer’s fracture”, czyli spiralnym złamaniem dalszej ⅓ trzonu V kości śródstopia, typowym dla mechanizmu inwersyjnego stopy);
- złamanie zmęczeniowe kości łódkowatej – często mylone z zapaleniem stawu skokowo-łódkowego;
- złamanie zmęczeniowe pięty (kości piętowej) – występuje np. u biegaczy długodystansowych.
Diagnostyka różnicowa
(Choroby o podobnych objawach)
W celu postawienia prawidłowej diagnozy należy wykluczyć inne jednostki chorobowe o podobnym obrazie klinicznym, takie jak:
- zapalenie rozcięgna podeszwowego – ból pięty, zwłaszcza poranny, bez cech złamania w badaniach obrazowych;
- zespół kanału stępu – występują objawy neurologiczne takie jak parestezje, drętwienie – inne niż ból kostny;
- nerwiak Mortona – występuje ból przodostopia promieniujący do palców, zwykle między III–IV;
- złamanie pourazowe – obecność urazu w wywiadzie, zmiany typowe i widoczne już w obrazie RTG;
- Shin splints (medial tibial stress syndrome – MTSS) – brak cech złamania w rezonansie, bardziej rozlany ból okolicy przyśrodkowej podudzia wynikający z przeciążenia mięśni i ich przyczepów do okostnej;
- jałowe martwice (AVN – Avascular necrosis), mogą występować już u dzieci i najczęściej obejmują głowę II.kości śródstopia (choroba Freiberga), kość łódkowatą (choroba Muller-Weiss’a lub Kohlera) a nawet kość skokową.
Postępowanie terapeutyczne:
Zachowawcze
Leczenie zachowawcze jest zalecane w większości przypadków złamań zmęczeniowych stopy. Polega na:
- odciążeniu kończyny dolnej – ograniczenie aktywności ruchowej, zastosowanie kul a w razie potrzeby ortezy lub buta ortopedycznego;
- modyfikacji treningu – redukcja intensywności i obciążenia, wprowadzenie treningu zastępczego, odciążającego stopy (pływanie, jazda na rowerze);
- stosowaniu wkładek ortopedycznych – korekcja biomechaniki stopy, zmniejszenie punktów przeciążenia;
- suplementacji – witamina D3, wapń (po indywidualnej ocenie niedoborów);
- stymulacji zrostu – ultradźwięki niskiej częstotliwości (np. Exogen).
Operacyjne
Wskazaniem do leczenie operacyjnego złamań zmęczeniowych stopy są: braki zrostu (non-union), przemieszczenie odłamów i/lub nawroty złamania mimo prawidłowo przeprowadzonego leczenia zachowawczego. Trzeba podkreślić, że jest ono stosowane w wybranych przypadkach klinicznych – najczęściej dotyczy złamań kości łódkowatej, V. kości śródstopia oraz złamań z przemieszczeniem lub grożących przemieszczeniem.
Techniki operacyjne (w zależności od lokalizacji i typu złamania)
Otwarta repozycja i stabilizacja wewnętrzna (ORIF):
- najczęściej z użyciem śrub kaniulowanych lub mini-implantów (np. śrub kompresyjnych);
- stosowana w złamaniach kości łódkowatej, V. kości śródstopia z przemieszczeniem, rzadziej w złamaniach pięty;
- w pewnych przypadkach wymagane jest zastosowanie płytek tytanowych (np. w sytuacji rozległych uszkodzeń kości piętowej lub skomplikowanych złamań przeciążeniowych śródstopia) lub gwoździ śródszpikowych (np. przy złamaniach zmęczeniowych piszczeli).
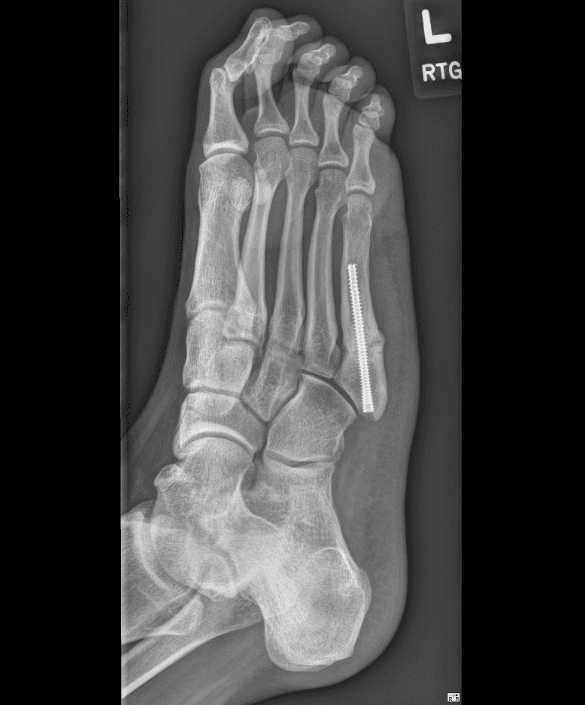
Przeszczepy kostne (autogenne lub allogeniczne):
- stosowane w przypadku braku zrostu i znacznego ubytku kostnego jako uzupełnienie stabilizacji;
- przeszczepy pobierane są z wygodnego miejsca tak aby samo pobranie było jak najmniejszym urazem. Przy operacjach w okolicy stopy i stawu skokowego często pobiera się tkankę . z kości piętowej bądź kostki przyśrodkowej.
Stymulacja zrostu:
- wspomaganie procesu gojenia za pomocą terapii biologicznych – np. PRP (osocze bogatopłytkowe) lub preparatów stymulujących osteogenezę;
- w niektórych przypadkach stosowana jest również stymulacja elektryczna lub ultradźwiękowa (Exogen), jako terapia wspomagająca w leczeniu pooperacyjnym.
Rokowanie
Rokowanie jest na ogół dobre, o ile złamanie zostanie wcześnie rozpoznane i odpowiednio leczone. Brak leczenia może prowadzić do złamań pełnych, opóźnionego zrostu i przewlekłych zespołów bólowych. Kluczowe znaczenie ma modyfikacja obciążeń treningowych oraz korekcja zaburzeń biomechanicznych. Powrót do pełnej aktywności jest możliwy po potwierdzeniu przebudowy kostnej – zazwyczaj, co najmniej po 6–8 tygodniach.
Innowacje w terapii
- Rezonans magnetyczny (MRI) – pozwala wykryć zmiany już w fazie obrzęku szpiku kostnego zanim będą widoczne w obrazie RTG.
- Ultrasonografia – coraz częściej wykorzystywana w diagnostyce przeciążeń.
- Indywidualne wkładki ortopedyczne – projektowane na podstawie badań chodu i rozkładu sił w stopie są doskonałym narzędziem profilaktycznym.
- Pedobarografia dynamiczna – pozwala na ocenę dysfunkcji biomechanicznych i dokładne zaplanowanie terapii.
- Zindywidualizowane protokoły lecznicze – fizjoterapia i trening zastępczy, kontrolowane obciążenie, strategia prewencji nawrotów i optymalizacja powrotu na wcześniejszy poziom sportowy.
Podsumowanie
Złamania zmęczeniowe stopy to częsta konsekwencja przeciążeń u osób aktywnych fizycznie, zwłaszcza przy błędach treningowych lub zaburzeniach biomechaniki. Ich skryty przebieg wymaga czujności diagnostycznej i wczesnej interwencji. W większości przypadków leczenie zachowawcze jest skuteczne, jednak w opornych sytuacjach konieczne może być postępowanie operacyjne. Kluczowe znaczenie ma indywidualizacja terapii oraz prewencja nawrotów poprzez korekcję obciążeń i biomechaniki stopy.